人工膝關節置換 之併發症 後遺症 建議與治療 – 松山景能物理治療所
-
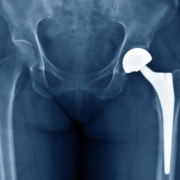
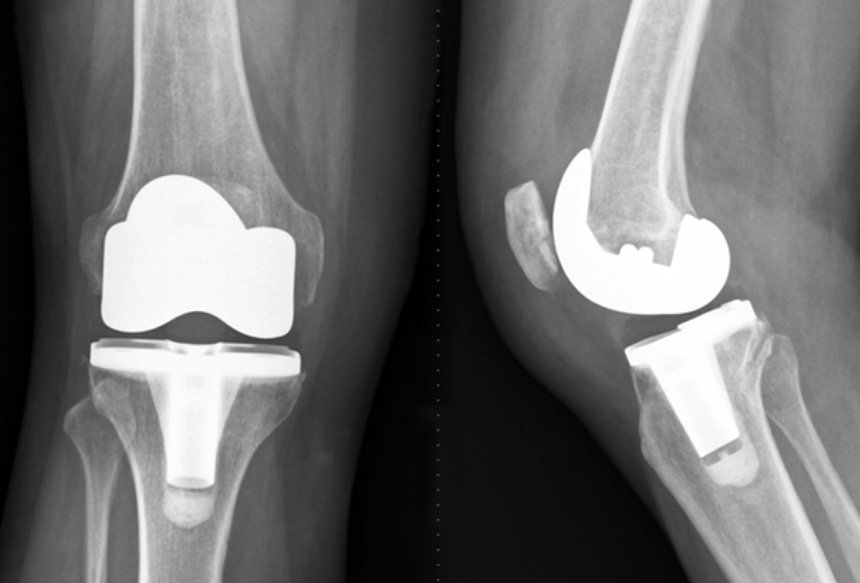
人工膝關節置換 手術有哪些?
- 全膝關節置換術(Total knee replacement, TKR):將受損的膝關節全部更換成人工膝關節。
- 半膝關節置換術(Unicompartmental knee replacement, UKR):只更換膝關節中的一部分,通常是內側或外側的一個區域。需要保留膝關節的其他部分,減少手術風險和恢復時間。
- 髕股人工關節置換手術(Patellofemoral arthroplasty, PFA):專門更換膝蓋骨和股骨之間的關節,不是整個膝關節。用於那些只有膝蓋骨和股骨之間的膝關節受損的人。
患者需要與醫生或物理治療師進行詳細的討論,選擇最適合自己的手術方式。
-
人工膝關節置換 術後有哪些缺點?
- 手術風險:任何手術都有風險,包括出血、感染、深靜脈血栓等。
- 恢復時間:需要進行物理治療以及復健訓練計畫。
- 人工膝關節的壽命:通常可以持續10到20年,取決於活動水平和使用情況。
- 某些活動的限制:術後的一段時間內,需要限制一些高強度活動,例如跑步、跳躍等。
某些情況下,手術是最後的一種選擇,即使達到可手術的條件,也不代表必須走上手術這條路,建議預約物理治療評估檢查釐清!請點此
-
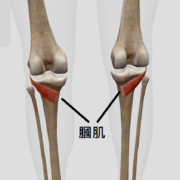
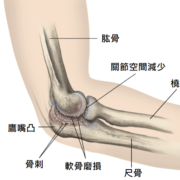
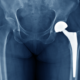
人工膝關節置換 術後有哪些併發症/後遺症?
- 感染
- 血栓形成
- 骨折
- 疼痛
- 假體鬆動
- 神經損傷
- 出血
- 運動功能障礙
- 肌肉撕裂與斷裂
如果您出現任何不尋常的症狀或疼痛,應及時向醫生或物理治療師報告。
-
人工膝關節置換 術後症狀有哪些?
- 第一面向:關節症狀感受由輕到重,並且症狀會以加總呈現:
- 角度受限卡住 → 角度受限並緊繃 → 角度受限緊繃且痠痛 → 角度受限緊繃痠痛伴隨鈍痛 → 角度受限緊繃痠痛多時鈍痛時而刺痛且無力感強烈 → 可能有假體脫離或縫合處崩解可能需再次手術。
- 第二面向:關節所搭配肌肉之力量影響,由輕到重,以5至0分表現:
- 5分:可抵抗地心引力,完成所有的關節活動度,抵抗最大的阻力。
- 4分:可抵抗地心引力,完成所有的關節活動度,抵抗部分的阻力。
- 3分:可抵抗地心引力,完成所有的關節活動度。
- 2分:在無地心引力的平面上,完成所有的關節活動度。
- 1分:在無地心引力的平面上,沒有動作,但可觸診到肌肉收縮。
- 0分:沒有動作,肌肉也沒有收縮。
- 第一面向:關節症狀感受由輕到重,並且症狀會以加總呈現:
-
關節手術後症狀會自然好嗎?什麼時候應該去找物理治療師?
若無進行復健計畫(建議由物理治療師評估是否需進行),可見傷口皆已恢復後,並沒有逐漸改善的結果,或恢復到一定程度後持平了,並無法再更進一步恢復的時候。
-
景能物理治療師如何評估及治療
物理治療評估及治療分為三個面向:
- 身體結構:骨骼、神經肌肉筋膜等是否有位置不正確或者有損傷,必須優先修復,組織沾黏需去除、組織彈性要恢復、循環要良好、關節活動正確。
- 動作品質:確定受傷部位所有角度動作情況、肌肉使用方式、不同環境下對動作的影響是否改變等。
- 身體素質:肌肉力量是否足以支撐身體使用的需求、肌腱韌帶等是否足夠強韌足以支撐日常身體負荷的需求等。
景能物理治療之宗旨意在於物理學的角度分析人體的功能及結構的治療科學,使其恢復動作及結構於理想狀態,流暢、無痛且平衡。
參考資料與文獻
- Postler A, Lützner C, Beyer F, Tille E, Lützner J. “Analysis of Total Knee Arthroplasty Revision Causes.” J Arthroplasty. 2018 Jul;33(7):1881-1887. doi:10.1016/j.arth.2018.01.088. PMID: 29523447.
- Thiele K, Perka C, Matziolis G, Mayr HO, Sostheim M, Hube R. “Current Failure Mechanisms After Knee Arthroplasty Have Changed: Polyethylene Wear Is Less Common in Revision Surgery.” J Bone Joint Surg Am. 2015 Sep 2;97(17):715-20. doi:10.2106/JBJS.M.01534. PMID: 26333733.
- Sharkey PF, Lichstein PM, Shen C, Tokarski AT, Parvizi J. “Why Are Total Knee Arthroplasties Failing Today? Have the Causes Changed Since the Last Decade?” J Arthroplasty. 2014 Sep;29(9):1774-8. doi:10.1016/j.arth.2013.07.024. PMID: 23921236.
- Bozic KJ, Kurtz SM, Lau E, Ong K, Chiu V, Vail TP, Rubash HE, Berry DJ. “The Epidemiology of Revision Total Knee Arthroplasty in the United States.” Clin Orthop Relat Res. 2010 Jan;468(1):45-51. doi:10.1007/s11999-009-0945-0. PMID: 19844703.
- Kurtz SM, Ong KL, Lau E, Bozic KJ, Berry D, Parvizi J. “Prosthetic Joint Infection Risk After TKA in the Medicare Population.” Clin Orthop Relat Res. 2010 Jan;468(1):52-6. doi:10.1007/s11999-009-1013-5. PMID: 19844704.
- Parvizi J, Gehrke T, Chen AF. “Proceedings of the International Consensus on Periprosthetic Joint Infection.” Bone Joint J. 2013 Nov;95-B(11):1450-2. doi:10.1302/0301-620X.95B11.33135. PMID: 24151261.
- Gwam CU, Mistry JB, Mohamed NS, Thomas M, Bigart KC, Mont MA, Delanois RE. “Current Epidemiology of Revision Total Knee Arthroplasty in the United States.” J Arthroplasty. 2015 Sep;30(9):1509-12. doi:10.1016/j.arth.2015.03.041. PMID: 25921027.
- Kurtz SM, Lau E, Watson H, Schmier JK, Parvizi J. “Economic Burden of Periprosthetic Joint Infection in the United States.” J Arthroplasty. 2012 Sep;27(8 Suppl):61-5.e1. doi:10.1016/j.arth.2012.02.022. PMID: 22554729.
- Bozic KJ, Lau E, Kurtz SM, Ong K, Berry DJ. “Patient-Related Risk Factors for Periprosthetic Joint Infection and Postoperative Mortality Following Total Hip Arthroplasty in Medicare Patients.” J Bone Joint Surg Am. 2012 May 16;94(10):794-800. doi:10.2106/JBJS.K.00072. PMID: 22552666.
- Bozic KJ, Lau E, Kurtz SM, Ong K, Chiu V, Vail TP, Rubash HE, Berry DJ. “Patient-Related Risk Factors for Periprosthetic Joint Infection and Postoperative Mortality Following Total Knee Arthroplasty in Medicare Patients.” J Bone Joint Surg Am. 2012 May 16;94(10):794-800. doi:10.2106/JBJS.K.00072. PMID: 22552666.